LIFE活用してますか?2023


はじめに
LIFEが2021年に運用され始めて、まず通所系・施設系の介護サービス事業者に導入がされました。居宅介護支援事業所の殆どはLIFEの存在すら知らないまま経過しているかもしれません。今後居宅のケアマネとしてLIFEの情報をどのように扱うべきなのか?ケアマネに求められるであろうアセスメント力向上に役に立つのではないか?と思い、今回このような内容をブログにしてみました。
1)LIFEとは
科学的介護情報システム(Long-term care Information system For Evidence)の頭文字を取った略称で、「ライフ」と読む。
Long-term care=長期介護
Information system=情報システム
For Evidence=証拠のために
目的 科学的裏付け(エビデンス)に基づく介護を行うたこと
厚労省HP 科学的介護情報システム(LIFE)について
LIFEとは?高齢者の状態を長期に同じ書式で測定・評価された情報から導き出された結果・傾向性と言えるのかもしれません、つまりLIFEの内容で高齢者の状態を客観的に評価する。
評価について介護保険最新情報vol379に次のような内容が記されています。序文を要約すると
(2013年)平成25 年1月に「介護支援専門員の資質向上と今後のあり方に関する検討会」において中間整理がとりまとめられ、ケアマネに求められる役割は大きいが、アセスメント力の不十分さが指摘された。とあります。
2023年現在、通所・訪問・施設系サービス事業所のケアマネに求められる役割としてアセスメントをしっかりしましょう!そのためにLIFEを活用しましょう!と加算ができたと思われます。
そして今後は居宅のケアマネにおいても加算がついて、評価することが必要になってくるだろうと思います。
2)いつ頃からLIFEの準備が進められてきたのか?
2013年 ケアマネのアセスメント力の不十分さが指摘された
2017年 VISITの運用を開始 (リハビリテーションの情報収集を開始)
2018年 介護報酬においてVISITを評価(リハビリテーションに係るデータの収集・分析を開始)
2020年 CHASEの運用を開始(高齢者の状態やケアの内容等の情報を収集開始)
2021年 VISITとCHASEを統合し、LIFEの運用を開始
私はこの年グループホームで LIFEの入力に携わることができました。
3)どのような情報・dateを、根拠にしようとしているのか?



①既往例・薬・ADL(バーセルインデックス)
②口腔・栄養・嚥下状態・血清アルブミン値 身長体重
③認知症の診断の有無・DBD・Vitarity index
①〜③の情報を通所・入所施設が評価し入力を始めたと思います。
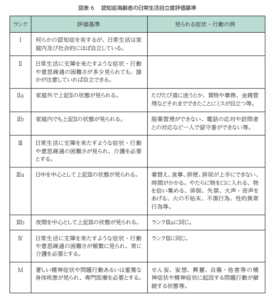

認知症高齢者の日常生活自立度評価基準 障害高齢者の日常生活自立度評価基準
上記は認定調査情報にも記載がある。
上記資料は下記の手引きのPDF13~18(P10~15)を引用しています。詳細は下記より確認をお願いします。
4)ケアマネ(居宅介護支援事業所)はどう対応する?
2013年頃からケアマネのアセスメント力が問題視された経過があります、その結果 2020年 ケアマネの受験資格が国家資格保有者となりました。ケアマネは毎月のモニタリング訪問の時に次の内容をチェックすることが求められていると思われます。
2020年 ケアマネの受験資格が国家資格保有者となりました。ケアマネは毎月のモニタリング訪問の時に次の内容をチェックすることが求められていると思われます。
①身体機能 ②栄養状態 ③口腔機能 ④認知 そして ⑤介護力 これらの評価のためのツールがLIFEであると考えます。
ケアマネは通所系・訪問系事業者がLIFEでアセスメントするした内容を基に支援計画に落とし込む事が求められてくるだろうと思われます。
情報が蓄積されれば以前の状態と現在を比較して改善か悪化か、その変化を評価する。良くなったきっかけは?悪くなった原因は?と考えれば対策を打つことができるはず。
①サービス事業所で評価入力されたLIFEデータを確認する。
②ケアマネの見立てと事業所の見立てに違いがあるか確認する。
③LIFEのデータに変化があるのか?時系列的な変化を確認する。
①~③を基にアセスメントする。
5)情報収集・比較・検討・アセスメント
①今のサービスの量は? 訪問?通所?福祉用具?回数は?
②質は? 訪問か?通所か?福祉用具は?:転倒予防?リハビリ?移動介助?
③通院は?薬は? 定期通院が出来ているか?服薬状況は?誰が管理しているか?
④環境?家族?家族のレスパイトは?
6)モニタリング・評価そしてプランへ PDCAサイクル
栄養状態は?食事の摂取状況:口腔の状態・嚥下状態(体重の増減で評価)・
活動・外出・コミュニケーションは?
入浴・皮膚トラブルの有無は?
睡眠・発熱・風症状・室内の環境・などを評価する
PDCAサイクル
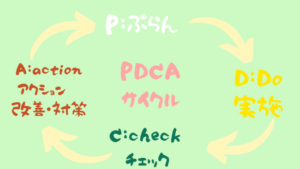
P:ぷらん
D:Do 実施
C:check チェック 測定・評価P:インテーク情報を基にプラン作成
A:Action 修正が必要か?継続か・追加 変更か・訂正か・プランの修正か?
看護職であれば、数十年前から SOAP記録をしていました。
「S(subjective):主観的情報」
「O(objective): 客観的情報」
「A(assessment): 評価」
「P(plan): 計画(治療)」
S:主観的情報は患者の発言そのままを記載することが多かったです。痛いとか苦しい等
O:客観的情報 熱・脈・呼吸回数・出血量・尿量・排泄量・回数など数字で記載出来るもの
A:S・Oを基に今の状態を評価する
P:氷枕の使用、医師の指示を確認、指示の基に抗生剤の点滴・補水のための点滴・輸血などとなる。
と、このような記録に慣れている看護職のケアマネであればPDCAサイクルはおそらく自然と実施しているだろうと思われます。
7)看護師のアセスメントとケアマネのアセスメント
・病院での看護師は日々の状態を観察して解剖学・生理学的・病理学的・薬学的アセスメントをする。医師に上申(報告)し医師からの指示を待つ。
・ケアマネは月に1度程度のモニタリング訪問で、各事業所からの様々な情報を基にアセスメントする。支援内容を家族・本人と相談しながらサービス内容と量を決めていく。まるで外来の診察をする医師のようです。
月に1度外来受診する(患者)高齢者、の問診と付き添い者からの情報、看護師からのバイタル、検査結果等の情報を基に薬を処方する。
ケアマネのプランは情報が不十分であれば誤ったアセスメントになり支援内容もおかしくなる。
医師も情報が少なく、誤った情報であれば、間違った薬を処方し、治療をするような物です。
つまり、アセスメントには正しい情報が沢山必要で大事だと言うこと
8)結論
LIFEは①バーセルインデックス(Barthel Index) ②口腔・栄養状態 ③認知機能(DBD・Vitarity index)などの項目を埋めて、高齢者の状態を把握するツールです。

(リハビリの加算算定している事業所は別の評価があります 資料は個別機能訓練計画)
・介護認定調査内容も①~③とほぼ同じ内容で介護支援の必要性を評価しています。
・課題整理総括表もほぼ①~③に対して現在どうなのか、支援する事で改善するか維持かを評価する内容です。
・これら①~③をケアマネがどのようにアセスメントするか?医療の専門職ではない介護職・福祉・その他の専門職でもアセスメントしやすいようなツールであると思います。
運動機能・栄養・認知などの項目に対して、自立・軽介助・全介助か評価尺度も表現方法もある程度統一されていることで入力が簡素化できる、比較検討するには適していると言えます。。
自由記載の場合、文章力・表現力に差が出てしまい比較検討には向きません。
①〜③の評価は認定調査・課題整理総括表・LIFEと連動していて、プラン作成、記録も評価も情報が統一してすっきりするように思うのですが?どう思われますでしょうか?
データが集まれば色々な比較・検討・評価ができる、全国から高齢者のデータが集まることでBig dateとなりそのdateの信頼性は高まると思います。そのdateを基に仮説を立て対策を立てる事が可能となる。
日本は世界に類を見ない超高齢化社会を迎え、高齢者医療・介護・政策など世界の最先端を研究できる国だと思います。そのための国が本気をだして2021年から情報収集を開始したと言えるのではないでしょうか?







